Blog
Tuberculoza: evoluția diagnosticului, noile recomandări OMS și rolul testelor point-of-care în practica clinică
Tuberculoza continuă să reprezinte o problemă majoră de sănătate publică, în ciuda disponibilității tratamentului și a programelor de control implementate la nivel global. Infecția cu Mycobacterium tuberculosis are o particularitate importantă: evoluția poate fi lentă, uneori insidioasă, iar manifestările clinice nu sunt întotdeauna sugestive în stadiile incipiente.
Conform datelor Organizației Mondiale a Sănătății, în anul 2023, boala a fost responsabilă pentru aproximativ 1,25 milioane de decese la nivel mondial, situându-se din nou printre principalele cauze de deces generate de un singur agent infecțios. Totodată, OMS estimează faptul că Mycobacterium tuberculosis este, de fapt, responsabil de aproape 2 milioane decese și 9 milioane cazuri nou diagnosticate de tuberculoza la nivel mondial. Din acest motiv, diagnosticul este frecvent întârziat, mai ales în contextul unor forme atipice sau la pacienți cu comorbidități.
Transmiterea aerogenă face ca fiecare caz activ nediagnosticat să reprezinte o sursă de infecție pentru comunitate. Astfel, identificarea rapidă a cazurilor reprezintă o intervenție cu impact epidemiologic. În practică, întârzierile în diagnostic sunt determinate atât de prezentarea tardivă a pacientului, cât și de limitările metodelor clasice de investigație.
Pe acest fundal, interesul pentru metode rapide, accesibile și reproductibile de diagnostic a crescut semnificativ, iar integrarea testelor moleculare și a tehnologiilor point-of-care reprezintă una dintre cele mai importante direcții de dezvoltare în managementul tuberculozei.
Cauze
După cum menționam, tuberculoza este o boală infecțioasă produsă de bacili din complexul Mycobacterium tuberculosis, microorganisme cu tropism predominant pulmonar, dar capabile să afecteze și alte organe. Transmiterea se realizează aproape exclusiv pe cale aerogenă, prin inhalarea particulelor respiratorii fine (aerosoli) eliminate de o persoană cu tuberculoză pulmonară activă.
Aceste particule, invizibile și suficient de mici pentru a rămâne suspendate în aer perioade îndelungate, pot fi inhalate de persoanele din apropiere, ajungând direct în căile respiratorii inferioare. Spre deosebire de alte infecții respiratorii, transmiterea nu necesită contact direct sau suprafețe contaminate, ci este favorizată în special de spațiile închise, slab ventilate și de expunerea prelungită.
Odată ajunși la nivel alveolar, bacilii sunt preluați de macrofagele pulmonare, celule implicate în răspunsul imun inițial. În loc să fie distruse, aceste bacterii au capacitatea de a supraviețui și de a se multiplica în interiorul macrofagelor, ceea ce le permite să persiste în organism și să declanșeze un răspuns inflamator complex. În această etapă se formează structuri caracteristice, precum granulomul tuberculos, care reflectă încercarea organismului de a limita răspândirea infecției.
Diseminarea bacililor se poate realiza ulterior pe cale limfatică, către ganglionii regionali, sau hematogen, către alte teritorii, ceea ce explică apariția formelor extrapulmonare de tuberculoză. Evoluția depinde de echilibrul dintre virulența bacteriei și răspunsul imun al gazdei.
Deși Mycobacterium tuberculosis este responsabil pentru majoritatea cazurilor de tuberculoză la om, alte specii din același complex, precum Mycobacterium bovis, Mycobacterium africanum sau Mycobacterium canettii, pot fi implicate ocazional, în funcție de contextul geografic și de expunere.
Particularități clinice ale tuberculozei
După expunerea la bacilul tuberculos, organismul poate controla infecția, menținând-o într-o formă latentă, sau poate evolua către boala activă. În funcție de modul de manifestare, sunt delimitate două tipuri de tuberculoză: latentă și activă. Infecția latentă este caracterizată prin absența simptomelor și a contagiozității, însă rămâne un rezervor potențial de reactivare, în special în condiții de imunodepresie.
Boala activă, în special forma pulmonară, se asociază cu simptomatologie variabilă. Tusea persistentă este unul dintre cele mai frecvente semne, însă aceasta poate fi interpretată inițial ca fiind parte a unei infecții respiratorii banale. Febra, transpirațiile nocturne și scăderea ponderală sunt sugestive, dar nu specifice. În formele avansate, hemoptizia poate orienta diagnosticul, însă aceasta apare tardiv.
La copii și la pacienții imunocompromiși, tabloul clinic poate fi nespecific sau incomplet, ceea ce complică diagnosticul diferențial. În aceste situații, suspiciunea clinică trebuie susținută de investigații paraclinice rapide și relevante.
Limitările metodelor convenționale de diagnostic
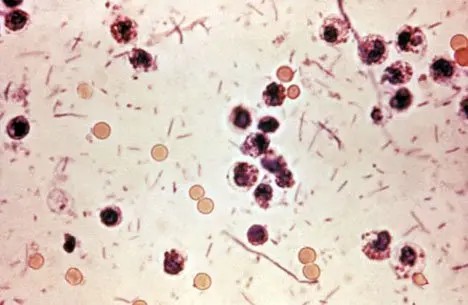
Diagnosticul microbiologic clasic al tuberculozei se bazează pe examinarea microscopică a sputei (colorație Ziehl-Neelsen) și pe cultura bacteriană. Deși cultura rămâne metoda de referință pentru confirmarea infecției și testarea sensibilității la antibiotice, timpul necesar pentru obținerea rezultatului este un dezavantaj major, putând ajunge la câteva săptămâni.
Microscopia directă, deși rapidă, are o sensibilitate limitată, în special în cazurile cu încărcătură bacteriană redusă. În plus, dependența de spută ca probă biologică reprezintă o limitare practică importantă. Nu toți pacienții pot produce spută, iar calitatea probei influențează direct rezultatul.
Accesul la laboratoare specializate și la echipamentele necesare pentru testarea moleculară rămâne inegal distribuit, ceea ce duce la întârzieri suplimentare în diagnostic, în special în zonele rurale sau în sistemele de sănătate cu resurse limitate.
Aceste limitări justifică necesitatea unor metode alternative, care să ofere rezultate rapide și să fie utilizabile în proximitatea pacientului.
Testele moleculare și rolul lor în diagnosticul rapid
Testele moleculare de tip NAAT (nucleic acid amplification tests) au schimbat semnificativ abordarea diagnosticului în tuberculoză. Acestea permit detectarea materialului genetic al Mycobacterium tuberculosis într-un interval de timp mult mai scurt (adesea sub 2 ore) comparativ cu cultura bacteriană.
Un avantaj major al acestor teste este capacitatea de a identifica simultan mutații asociate rezistenței la rifampicină, ceea ce are implicații directe în alegerea terapiei. Sensibilitatea și specificitatea testelor moleculare sunt superioare microscopiei, în special în cazurile paucibacilare. Totuși, utilizarea lor a fost inițial limitată de necesitatea unor echipamente dedicate și de costurile asociate.
Testarea point-of-care prin integrarea diagnosticului în fluxul clinic (NPOC)
Tehnologiile de tip point-of-care au modificat modul în care este utilizată informația diagnostică. În loc ca rezultatul să fie obținut la distanță de pacient și la intervale de timp mai mari, acesta devine disponibil rapid, în același context clinic în care este evaluat pacientul.
Dispozitivele point-of-care permit determinarea rapidă a unor parametri esențiali pentru triaj și diagnostic, precum markerii inflamatori, parametrii metabolici sau agenții patogeni. În tuberculoză, integrarea acestor tehnologii permite reducerea timpului dintre suspiciunea clinică și confirmarea diagnosticului.
Un rezultat obținut rapid are o valoare clinică semnificativă. În funcție de contextul clinic, acesta poate crește sau scădea probabilitatea anumitor diagnostice, restrângând lista de diagnostice diferențiale și orientând conduita terapeutică.
Utilizarea testelor point-of-care nu înlocuiește complet investigațiile de laborator, dar le completează, oferind un instrument util pentru decizii rapide, în special în situații acute sau în zone cu acces limitat la infrastructură.
Noile recomandări OMS
Recomandările recente ale Organizației Mondiale a Sănătății introduc o serie de modificări importante în diagnosticul tuberculozei, având ca obiectiv principal creșterea accesibilității și reducerea timpului de diagnostic.
Testele de tip near point-of-care permit utilizarea tehnologiilor moleculare în unități medicale periferice, fără necesitatea unei infrastructuri complexe. Noua abordare facilitează testarea în centre de medicină primară sau în comunitate.
Un alt element important este introducerea unor metode alternative de recoltare, care permit testarea pacienților ce nu pot produce spută. În același timp, strategiile de optimizare, precum pooling-ul probelor, contribuie la creșterea eficienței în utilizarea resurselor disponibile.
Tamponul lingual
Recoltarea sputei nu este întotdeauna posibilă sau eficientă, ceea ce limitează accesul la diagnostic pentru anumite categorii de pacienți. Introducerea tamponului lingual ca probă alternativă reprezintă o soluție practică în aceste situații.
Metoda este simplă, non-invazivă și ușor de implementat, inclusiv în contexte extra-spitalicești. Aceasta poate fi utilizată în combinație cu testele moleculare, oferind rezultate relevante pentru diagnosticul inițial. Prin simplificarea procesului de recoltare, se reduce bariera de acces la testare și se facilitează screeningul în comunitate, în special în grupurile vulnerabile.
Pooling-ul probelor
În condiții de resurse limitate, eficiența testării devine un element esențial. Pooling-ul probelor presupune testarea simultană a mai multor probe într-un singur test, urmând ca, în cazul unui rezultat pozitiv, probele să fie analizate individual.
Strategia de pooling permite reducerea costurilor și creșterea capacității de testare, fără a compromite semnificativ acuratețea diagnosticului. Este utilizată în special în programele de screening și în zonele cu prevalență crescută.
Tuberculoza rezistentă
Rezistența la rifampicină (antibiotic esențial, bactericid, utilizat ca tratament de primă linie în tuberculoză) reprezintă un marker important pentru tuberculoza multidrog-rezistentă. Identificarea precoce a acestor cazuri este esențială pentru alegerea tratamentului adecvat și pentru prevenirea transmiterii.
Testele moleculare rapide permit detectarea acestor forme încă din faza inițială, reducând riscul de tratament inadecvat și de evoluție nefavorabilă.
Implicații clinice și direcții viitoare
Integrarea testelor rapide în diagnosticul tuberculozei are implicații directe asupra evoluției pacientului. Reducerea timpului până la diagnostic permite inițierea precoce a tratamentului și scade riscul de complicații.
În același timp, aceste tehnologii contribuie la controlul transmiterii și la optimizarea utilizării resurselor în sistemul de sănătate.
Direcția actuală este clar orientată către un model de diagnostic rapid, accesibil și centrat pe pacient, în care testarea devine parte integrantă a evaluării clinice.
Concluzie
- https://www.who.int/news/item/09-03-2026-who-recommends-near-point-of-care-tests–tongue-swabs–and-sputum-pooling-for-tb-diagnosis
- https://www.umft.ro/wp-content/uploads/2021/10/Microbiologie_speciala_indreptar_de_lucrari_practice_ebook.pdf
- https://marius-nasta.ro/ghidul-pacientului/tuberculoza/
- https://www.webmd.com/lung/understanding-tuberculosis-basics
- https://www.healthline.com/health/tuberculosis